СИНДРОМ ВЫГОРАНИЯ У СОТРУДНИКОВ АМБУЛАТОРНО-ПОЛИКЛИНИЧЕСКОГО ЗВЕНА: ПУТИ РЕАБИЛИТАЦИИ
СИНДРОМ ВЫГОРАНИЯ У СОТРУДНИКОВ АМБУЛАТОРНО-ПОЛИКЛИНИЧЕСКОГО ЗВЕНА: ПУТИ РЕАБИЛИТАЦИИ
Аннотация
Цель исследования: выявить наличие и изучить особенности проявления, выраженность синдрома эмоционального выгорания среди медицинских работников, а также на примере амбулаторно-поликлинического медицинского персонала оценить эффективность реабилитационных мероприятий.
Материалы и методы. В рамках научной работы было проанализировано состояние 100 медицинских работников. Проведены общеклинические, лабораторные и инструментальные исследования у сотрудников амбулаторно-поликлинического звена, а также оценка эмоционального выгорания методом В.В. Бойко, модифицированной шкалы EQ-5D 3L, госпитальной шкалы тревоги и депрессии HADS и анкет, направленных на выявление перенесенной коронавирусной инфекции и постковидного синдрома, у сотрудников как стационарных, так и поликлинических подразделений лечебных учреждений.
Результаты. Исследование показало, что у медицинских работников наблюдается ухудшение психологических и физических компонентов качества жизни, что связано как с их профессиональным опытом, так и с перенесенной новой коронавирусной инфекцией. Установлено, что сотрудники амбулаторно-поликлинических отделений, по сравнению с их коллегами из стационаров, имеют более высокие и неблагоприятные оценки по опроснику Бойко. Кроме того, после проведения индивидуальных реабилитационных программ было отмечено улучшение психологического и физического состояния медицинского персонала.
Заключение. Исследование подчеркивает важность регулярного мониторинга здоровья и необходимость внедрения адаптированных программ реабилитации для сотрудников амбулаторно-поликлинического звена с целью предотвращения и снижения проявлений синдрома эмоционального выгорания.
1. Введение
Современная медицина сталкивается с задачей поддержания физического и психологического благополучия, чтобы предотвратить социально значимые последствия эмоционального выгорания и повысить престиж медицинской профессии среди сотрудников амбулаторно-поликлинической службы. Это требует внедрения инновационных подходов к профилактике, коррекционной работе с психологическим состоянием и реабилитации нарушений функционального состояния. В условиях ускоряющегося ритма жизни и возрастающей нестабильности в различных сферах деятельности, профессии, требующие интенсивного общения, такие как медицина и образование, подвержены высокому риску эмоционального выгорания. Медицинские работники ежедневно сталкиваются с эмоциональным стрессом и большой ответственностью за свои знания и действия, которые напрямую влияют на здоровье и жизни пациентов. Высокий уровень стресса является основной причиной синдрома эмоционального выгорания в этой группе специалистов
.Частота проявлений синдрома профессионального выгорания варьирует от 30% до 90% среди медицинских работников, в зависимости от таких факторов, как возраст, пол, специальность, опыт работы и место проживания
, .У врачей и медсестер часто встречаются социально-психологические, психофизические и поведенческие симптомы, которые характерны для эмоционального выгорания. Основные жалобы этих специалистов связаны с чрезмерной напряженностью, сложностью выполняемой работы и ненормированным графиком работы. Поскольку медицинские работники отвечают за физическое и психическое здоровье пациентов, а также за их социально-психологическую адаптацию, изучение феномена профессионального выгорания в медицине остается особенно актуальным. Работая в амбулаторно-поликлинической службе, медицинский персонал сталкивается с условиями, которые создают значительное психоэмоциональное давление. Пациенты ожидают сочувствия и заботы, но без необходимых навыков саморефлексии и психологической поддержки, это может привести к выгоранию. Поэтому медицинские работники должны обладать не только эмпатией, но и способностью к эмоциональной устойчивости и умению сохранять дистанцию
, .Личностные особенности, такие как идеалистическое восприятие работы и склонность к чрезмерному сочувствию, способствуют развитию синдрома профессионального выгорания
, . Этот синдром может привести к таким последствиям, как сердечно-сосудистые заболевания, депрессия, снижение продолжительности жизни и злоупотребление алкоголем среди медицинских работников .Профессор В.В. Бойко описывал эмоциональное выгорание как «психологический защитный механизм, который личность разрабатывает, подавляя эмоции в ответ на психотравмирующие ситуации». Он создал методику для диагностики основных симптомов выгорания и определения стадий стресса, таких как «напряжение», «резистенция» или «истощение». Использование анкетирования по данной методике позволяет детально охарактеризовать личность, оценить, насколько адекватно человек реагирует на конфликтные ситуации, и разработать индивидуальные профилактические меры
.Экспертами Всемирной организации здравоохранения были определены ключевые критерии, характеризующие качество жизни человека. В медицине используется термин «качество жизни, связанное со здоровьем», который отражает уровень ощущаемого комфорта не только на внутреннем уровне, но и в общественной среде.
Сегодня имеется множество опросников для оценки качества жизни
. Их можно классифицировать на общие и специальные . Общие опросники предназначены для обобщенной оценки состояния здоровья человека, без учета конкретных заболеваний.Специальные опросники обладают повышенной чувствительностью к различным заболеваниям и служат оптимальным средством для анализа и планирования результатов, связанных с применением различных методов профилактики и лечения. Они позволяют оценивать отдельные аспекты качества жизни, такие как физическое или психическое здоровье, а также качество жизни при определенных заболеваниях или эффективность различных лечебных подходов.
Европейский опросник оценки качества жизни (EQ-5D) анализирует пять ключевых аспектов: способность к самообслуживанию, наличие боли или дискомфорта, подвижность, повседневную активность, чувствительность к тревоге или депрессии
. Госпитальная шкала тревоги и депрессии (HADS), оценивает психофизиологические стороны качества жизни и позволяет выявить на ранних этапах тревожные и депрессивные состояния .Все вышеперечисленное ведет к необходимости поиска эффективных стратегий для профилактики и реабилитации нарушений функционального состояния, вызванных чрезмерными нагрузками и синдромом профессионального выгорания, особенно актуального для сотрудников амбулаторно-поликлинической службы.
Для укрепления здоровья медицинских работников и повышения престижа их профессии важно принимать управленческие решения и разрабатывать инновационные методы профилактики и коррекции психологического состояния, а также создавать благоприятный психологический климат на рабочих местах
.2. Методы и принципы исследования
Работа была проведена в рамках сотрудничества Клинической Больницы ИНЦ СО РАН и отдела медико-биологических исследований и технологий ИНЦ СО РАН. В исследовании приняли участие 100 медицинских сотрудников, включая врачей и медсестер, из амбулаторных и стационарных подразделений, разделенные поровну. Все участники были женского пола, так как мужчины отсутствовали среди работающих, что учитывалось при интерпретации результатов. Все участники были женского пола. Средний возраст (среднее ± стандартная ошибка среднего) сотрудников амбулаторного звена составил 49,7 ± 10,8 лет, а стационарных работников — 45,8 ± 12,1 лет. Стаж работы в амбулаторно-поликлинической сфере в среднем составлял 22,2 ± 12 лет, в то время как для стационарных медиков этот показатель равнялся 22,4 ± 12,2 лет. Перед началом исследования все процедуры были согласованы с участниками и проводились только после получения их информированного согласия.
Амбулаторные медицинские сотрудники проходили обязательное клиническое обследование, которое включало анализ жалоб и оценку клинического состояния, а также лабораторное тестирование: гематологический анализ крови, биохимический анализ, оценку системы гемостаза, уровень Д-димера и ферритин. К инструментальным методам обследования относились спирография с бронхомоторным тестом, электрокардиография, рентгенография или мультиспиральная компьютерная томография органов грудной клетки (МСКТ ОГК), ультразвуковое исследование брюшной полости, щитовидной железы и брахицефальных артерий.
Кроме этого, сотрудники амбулаторного и стационарного звеньев заполняли анкеты, оценивающие эмоциональное выгорание по методике В.В. Бойко, общий показатель здоровья EQ-5D с модификацией 3L и уровень тревоги и депрессии с помощью госпитальной шкалы HADS. Также проводилось анкетирование для выявления, перенесенного COVID-19 и постковидного синдрома (ПС).
После этого медицинские сотрудники получали консультации специалистов профильных врачей, и для каждого разрабатывали программы личной реабилитации. В состав программ входили разнообразные физиотерапевтические процедуры, такие как лечебная физкультура, массаж, иглорефлексотерапия, а также мероприятия, направленные на психологическую поддержку, включая индивидуальные и групповые тренинги. На завершающем этапе проводилась оценка эффективности проведенной реабилитации через повторное анкетирование участников.
Для обработки результатов исследования использовался язык программирования Python версии 3.8 с применением библиотек statsmodels, scipy и bioinfokit. Нормальность распределения проверялась с использованием графических методов, таких как гистограммы с KDE (оценка плотности ядра), boxplot и Q-Q plot, а также тестов Шапиро-Уилка, Колмогорова-Смирнова, Д'Агостино и Пирсона, Андерсона-Дарлинга. Статистическое различие считалось значимым при уровне p-value ниже 0,05.
Все этапы исследования были выполнены в соответствии с принципами Хельсинкской декларации «Рекомендации для врачей по биомедицинским исследованиям на людях» (2013), положениями Всемирной ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» с поправками 2000 года, а также «Правилами клинической практики в Российской Федерации», утвержденными Минздравом России в приказе № 266 от 19 июня 2003 года.
3. Основные результаты
Анализ данных исследования показал, что 86% сотрудников амбулаторного звена перенесли новую коронавирусную инфекцию, в то время как среди стационарных работников инфицированы были 78%. Постковидный синдром, включающий от 5 до 8 симптомов, зарегистрирован у 37,2% обследованных из первой группы и 55% из второй группы.
Обследование не обнаружило существенных различий в показателях общеклинических, инструментальных исследований, оценке сопутствующих патологий и результатов анкетирования на психоэмоциональное выгорание. Среди специалистов амбулаторно-поликлинического профиля 20% имеют избыточный вес, 12% страдают ожирением первой степени, при этом у 96% наблюдаются неврологические нарушения и у 64% выявлены заболевания дыхательной системы. В ходе исследования состояния органов грудной клетки посредством мультиспиральной компьютерной томографии (МСКТ) у 52% сотрудников первичного звена были зафиксированы отклонения, причем очаговые образования обнаружены у 18%, что требует дальнейших обследований.
С помощью первой части опросника EQ-5D было статистически подтверждено (двухвыборочный t-критерий Уэлча для независимых выборок; t(90,53) = 3,01, p = 0,003), что в группе обследованных с жалобами на умеренные боль и дискомфорт в повседневной жизни средний стаж работы в медицинских учреждениях выше (M = 26,2, sd = 12,4), чем у не имеющих таких жалоб (M = 19,2, sd = 10,5). Значение размера эффекта d – Коэна предполагает, что разницу можно классифицировать как среднюю, d — Коэна = 0,61.
Максимальная оценка по опроснику Бойко составляет 360 баллов, показатель выше 120 баллов, указывает на высокий риск развития синдрома эмоционального выгорания. В ходе сравнительного анализа медработников стационарных и поликлинических подразделений до начала реабилитации было установлено, что у стационарных сотрудников высокий уровень баллов по опроснику Бойко наблюдается реже, чем у амбулаторных. Это указывает на то, что последние, имея более высокие баллы, подвержены более выраженному симптомокомплексу эмоционального выгорания, что отражено на рисунке 1.
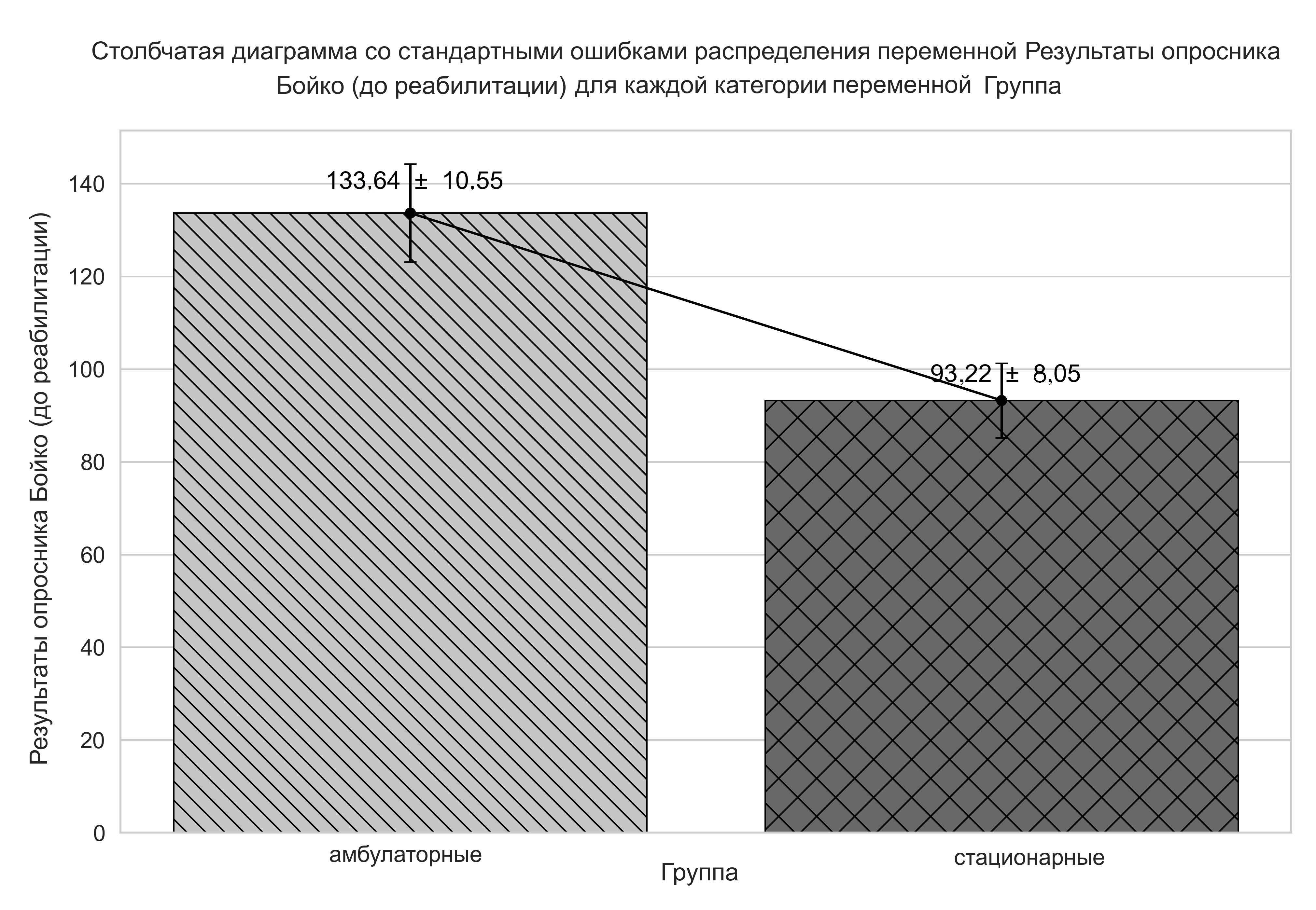
Рисунок 1 - Количество баллов опросника Бойко в группах амбулаторных и стационарных медицинских работников
Анализ рисунка 1 показывает, что среднее значение по опроснику Бойко у стационарных врачей не превышает 94 баллов, а у амбулаторных сотрудников достигает 133 баллов. Это свидетельствует о более высоком уровне эмоционального выгорания у работников «первичного» звена, что обусловлено особенностями их профессиональной деятельности (U-критерий Манна-Уитни; Z(n1 = 50, n2 = 50) = 7,22, p < 0,001).
Вторая часть Опросника EQ-5D – это «термометр здоровья», который представлен 20-сантиметровой вертикальной линейкой, где отметка «0» символизирует крайне плохое, а «100» — крайне хорошее состояние здоровья. Исследование показало, что после реабилитации число медиков амбулаторного звена с показателями ниже 70 по шкале здоровья уменьшилось на 40% (точный тест МакНемара; p < 0,001). Согласно результатам, число сотрудников поликлиники, у которых выявлена тревожность при использовании госпитальной шкалы тревоги и депрессии, существенно снизилось после процедур реабилитации (точный тест МакНемара; p < 0,001): до нее их было 46%, а после — всего 2%.
Дополнительно был проведен анализ постковидного синдрома у медиков, перенесших COVID-19. Этот синдром охватывает такие симптомы, как головокружения, головные боли, снижение памяти и концентрации внимания, потери сознания, случаи дезориентации, проблемы со сном, мышечные боли, дневная сонливость и усталость. Было замечено, что чем больше симптомов испытывают перенесшие коронавирус медики, тем чаще они испытывают трудности в двигательной активности и повседневной деятельности (U-критерий Манна-Уитни; Z(n1 = 24, n2 = 59) = 3,09, p = 0,002). В группе врачей, испытывающих трудности в повседневной деятельности и движении, 71% имеет от 5 до 8 симптомов постковидного синдрома, тогда как менее 5 проявлений наблюдается только у 25%. Также установлено, что медики с большим количеством симптомов гораздо чаще сталкиваются с болью и дискомфортом в быту (гамма Гудмана-Крускала; γ = 0,65, p < 0,001).
Исследования показывают (гамма Гудмана-Крускала; γ = 0,63, p < 0,001), что увеличение числа симптомов постковидного синдрома у медиков связано с более частым проявлением тревоги и депрессии, выявленных при помощи опросника. Было установлено, что как стационарные, так и амбулаторные медицинские работники, страдавшие от тревоги или депрессии до реабилитации, имеют больше симптомов постковидного синдрома. Также оказалось, что специалисты, получившие низкие баллы по шкале здоровья (менее 70), чаще испытывают множество симптомов этого синдрома (Me = «5-8 симптомов»), чем специалисты с высокими баллами (Me = «менее 5 симптомов»; U-критерий Манна-Уитни; Z(n1 = 54, n2 = 29) = 2,95, p = 0,003).
При анализе данных опросников установлено, что медики, перенесшие повторное заражение коронавирусной инфекцией, имеют более выраженные симптомы тревожности (критерий независимости хи-квадрат Пирсона χ2(2, N = 83) = 6,6, p = 0,037). На рисунке 2 видно, что признаки субклинической тревоги обнаружены у 26% участников исследования, которые болели повторно новой коронавирусной инфекцией, и лишь 2 человека проявляли такие симптомы несмотря на отсутствие повторного заболевания COVID-19.
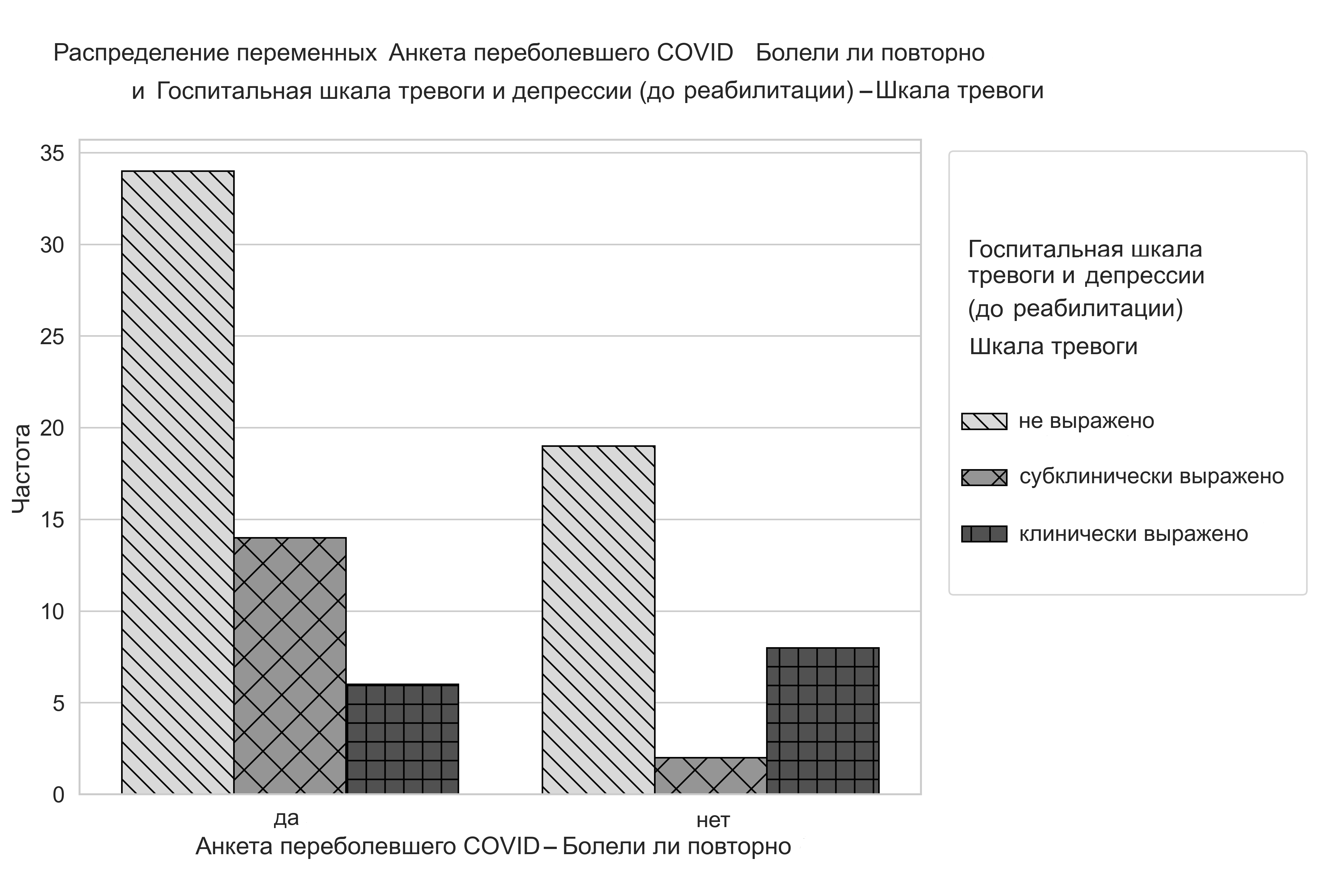
Рисунок 2 - Частота встречаемости симптомов тревоги у медиков, повторно переболевших новой короновирусной инфекцией
Исследование показало четкую зависимость: ухудшение качества жизни медиков, переболевших COVID-19, связано с увеличением числа симптомов постковидного синдрома. Это проявляется в снижении баллов по шкале здоровья, возникновении трудностей и дискомфорта при ходьбе и в повседневной жизни, а также в увеличении частоты проявления тревоги и депрессии.
Анализ изменений у амбулаторных медиков до и после реабилитации показал, что их показатели по опроснику Бойко значительно улучшаются после реабилитации, вдвое уменьшаясь (критерий Вилкоксона; Z = 2,78, p < 0,001), как представлено на рисунке 3.
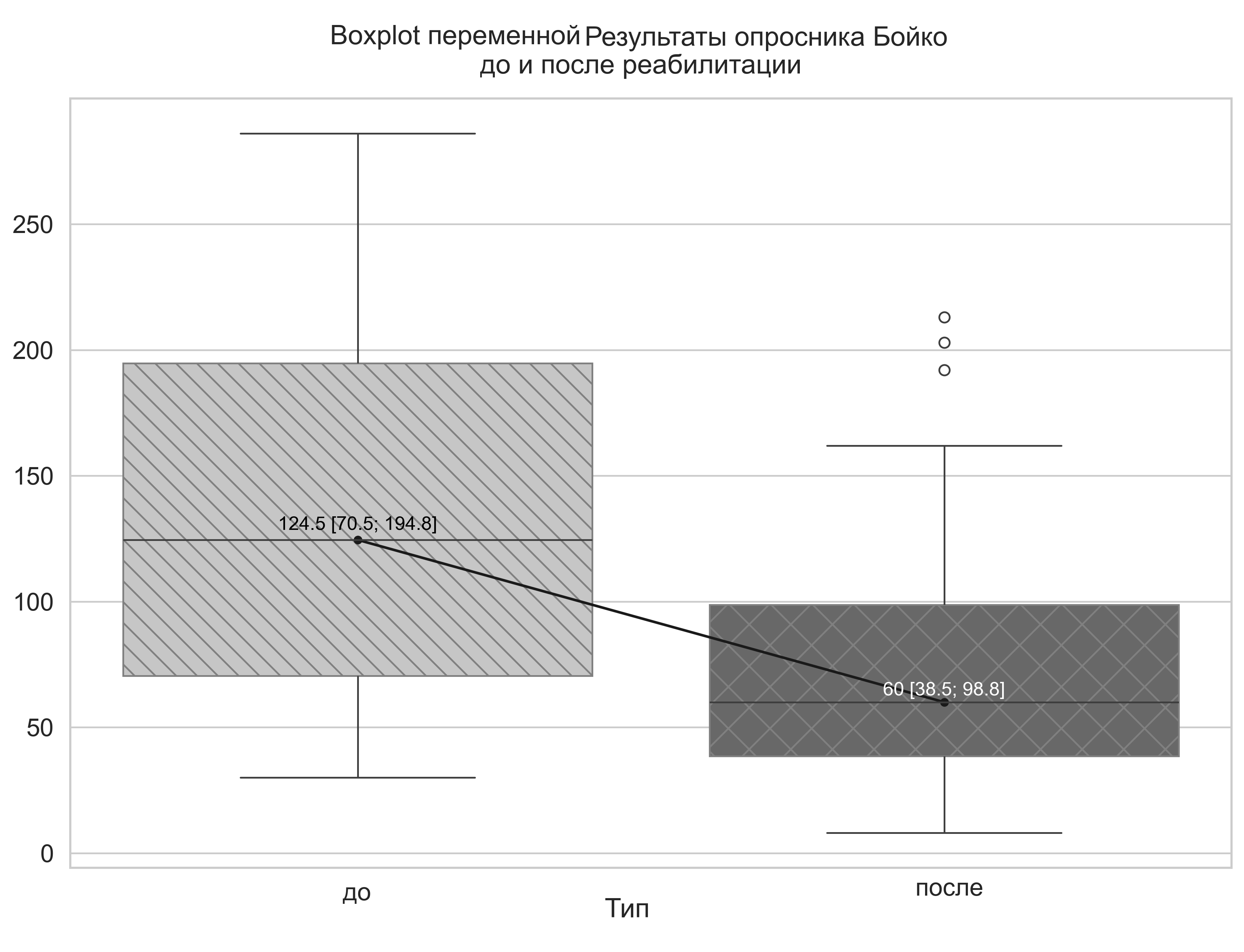
Рисунок 3 - Количество баллов по опроснику Бойко до и после реабилитации у амбулаторных сотрудников
Зарегистрировано, что количество медицинских работников, имеющих количество баллов по опроснику Бойко более 120 уменьшилось на 42% после проведенных реабилитационных мероприятий (точный тест МакНемара; p < 0,001). В исследовании также было доказано, что после реабилитации на 28% уменьшилось количество медиков амбулаторно-поликлинического звена, которые имели боль или дискомфорт в повседневной жизни и при движении (критерий Вилкоксона; Z = 1,4, p = 0,002). После реабилитационных мероприятий статистически значимо (критерий Вилкоксона; Z = 2,16, p < 0,001) уменьшается и тревога/депрессия.
Таким образом, после проведенного персонализированного комплекса реабилитации медицинских работников улучшилось качество жизни:
– уменьшилось общее и неблагоприятное количество баллов по опроснику Бойко;
– увеличилось количество баллов по шкале здоровья;
– улучшилось психоэмоциональное состояние: меньше стали регистрироваться признаки тревоги и депрессии;
– уменьшились боль и дискомфорт при движении.
4. Заключение
Проведенное исследование позволило выявить имеющиеся нарушения состояния здоровья у сотрудников амбулаторно-поликлинического звена и показало значимость мониторинга состояния здоровья и проведения профилактических мероприятий для уменьшения и исключения синдрома психоэмоционального выгорания. Реабилитация с коррекцией психологического и физического компонентов качества жизни позволяет улучшить здоровье медицинских работников лечебных учреждений, что уменьшает риск физического и эмоционального истощения.
